Przełom w onkologii: pierwszy skuteczny lek na glejaka z mutacją IDH1/2 zatwierdzony przez EMA
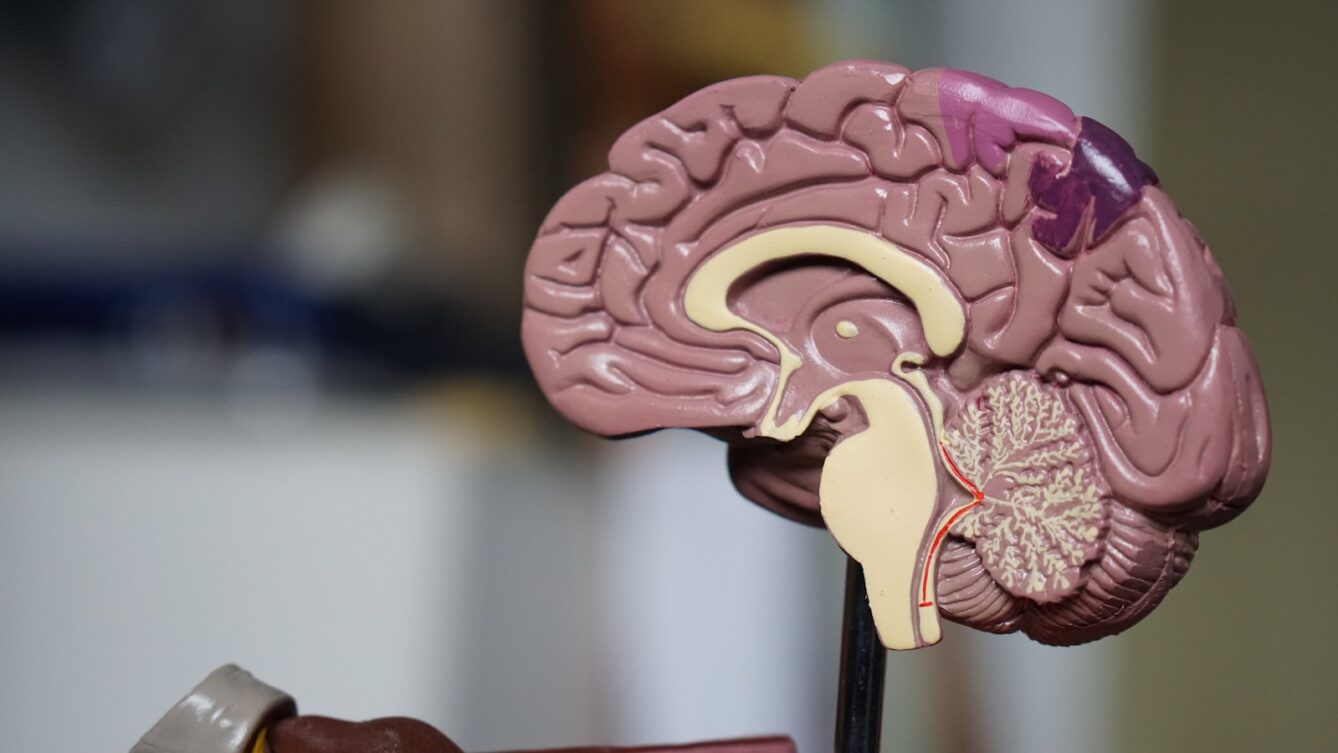
Po raz pierwszy od 20 lat zatwierdzono lek, który istotnie poprawia rokowania chorych z glejakiem o niższym stopniu złośliwości. Prof. Sergiusz Nawrocki: „To przełom.”
Nowy lek na glejaka zatwierdzony przez EMA – przełom w onkologii
Po raz pierwszy od ponad 20 lat w leczeniu glejaków mózgu pojawiła się realna nowa możliwość. Europejska Agencja Leków (EMA) zatwierdziła vorasidenib (nazwa handlowa Voranigo) – pierwszy lek ukierunkowany molekularnie dla pacjentów z glejakiem rozlanym stopnia 2 z mutacją IDH1 lub IDH2.
Preparat został opracowany przez firmę Servier i dopuszczony do obrotu w całej Unii Europejskiej we wrześniu 2025 roku po pozytywnej rekomendacji Komitetu CHMP. Decyzję podjęto na podstawie wyników badania klinicznego INDIGO (faza III), które wykazało, że vorasidenib ponad dwukrotnie wydłuża czas do progresji choroby w porównaniu z placebo (27,7 miesiąca vs 11,1 miesiąca).
Prof. Sergiusz Nawrocki, kierownik Katedry Onkologii i Kliniki Radioterapii Uniwersytetu Warmińsko-Mazurskiego w Olsztynie, uważa decyzję EMA za ważny krok naprzód:
„To pierwszy lek, który w istotny sposób poprawia rokowania chorych. Dotyczy to jednak tylko określonej grupy pacjentów z wczesnym glejakiem z mutacją IDH1/2, ale jest to przełom w tej dziedzinie”
– mówi ekspert w rozmowie z serwisem naukawpolsce.pl w Polsce.
Dwadzieścia lat stagnacji w leczeniu glejaków
Do tej pory postęp w leczeniu glejaków mózgu był minimalny. Ostatnim znaczącym przełomem było wprowadzenie w 2005 roku temozolomidu – chemioterapeutyku zdolnego przekraczać barierę krew–mózg. Od tamtego czasu pacjenci mieli do dyspozycji jedynie połączenie operacji, radioterapii i chemioterapii, które często dawały krótkotrwałe efekty i wiązały się z ciężkimi skutkami ubocznymi.
„Pacjenci z glejakami to jedna z nielicznych grup, dla których od dwóch dekad nie istniała skuteczna farmakoterapia”
– zaznacza prof. Nawrocki. Nowotwory te cechują się rozlanym charakterem wzrostu, przez co nie da się ich całkowicie usunąć chirurgicznie. Połączenie radioterapii i chemioterapii pozwalało jedynie spowolnić chorobę. Dla chorych z glejakiem rozlanym II stopnia jedyną opcją było dotąd leczenie operacyjne i obserwacja po zabiegu.
Vorasidenib zmienia ten schemat. Działa celowanie na mutację IDH1/2, hamując metabolizm komórek nowotworowych i uniemożliwiając im dalszy wzrost – bez uszkadzania zdrowych tkanek mózgu.
Jak działa vorasidenib? Terapia celowana w mutację IDH1/2
Vorasidenib jest inhibitorem dehydrogenazy izocytrynianowej (IDH), enzymu, którego mutacja odgrywa kluczową rolę w powstawaniu nowotworów mózgu. Mutacja IDH1 lub IDH2 prowadzi do gromadzenia się nieprawidłowego metabolitu – 2-hydroksyglutaranu – zakłócającego normalne dojrzewanie komórek.
Blokując ten mechanizm, vorasidenib hamuje rozwój guza na poziomie komórkowym. Co istotne, lek skutecznie przenika barierę krew–mózg, co czyni go wyjątkowym wśród terapii onkologicznych.
„To idealny, inteligentny lek w onkologii – działa wyłącznie na piętę achillesową komórek nowotworowych, nie naruszając metabolizmu zdrowych komórek”
– tłumaczy prof. Nawrocki. Badania kliniczne wykazały, że preparat charakteryzuje się korzystnym profilem bezpieczeństwa. Najczęściej zgłaszane działania niepożądane miały łagodny lub umiarkowany charakter, a większość pacjentów mogła prowadzić normalne życie zawodowe.
Lepsze rokowania i wyższa jakość życia chorych
W badaniu INDIGO, przeprowadzonym u 331 pacjentów z IDH-zmutowanymi glejakami rozlanymi stopnia 2, czas wolny od progresji był ponad dwukrotnie dłuższy u osób leczonych vorasidenibem niż w grupie placebo.
W praktyce oznacza to, że pacjenci mogą dłużej funkcjonować bez objawów i uniknąć konieczności stosowania radioterapii czy chemioterapii, które obciążają układ nerwowy.
„Ten lek prawdopodobnie nie tylko wydłuża życie, ale też pozwala chorym zachować normalne funkcjonowanie – pracować, prowadzić samochód, realizować się zawodowo”
– zaznacza prof. Nawrocki. Z punktu widzenia klinicznego oznacza to odroczenie momentu, w którym trzeba sięgać po bardziej toksyczne terapie. Dla pacjentów w wieku 30–50 lat, stanowiących dużą część tej grupy, to ogromna różnica w jakości życia.
Nowe możliwości badań klinicznych i leczenia skojarzonego
Na tym jednak rozwój terapii się nie kończy. Trwają kolejne badania kliniczne, które mają ocenić skuteczność vorasidenibu w glejakach o wyższym stopniu złośliwości (Grade 3) oraz w połączeniu z innymi metodami leczenia.
„Próbuje się dodawać ten lek do radioterapii i chemioterapii, by zwiększyć skuteczność. To kierunek, który może pozwolić na objęcie terapią szerszej grupy pacjentów”
– mówi prof. Nawrocki. Eksperci podkreślają jednak, że obecnie zatwierdzenie EMA dotyczy wyłącznie pacjentów z glejakiem rozlanym stopnia 2 i mutacją IDH1/2 po operacji, bez widocznej progresji choroby. W innych przypadkach lek można stosować tylko w ramach badań klinicznych.
Glejak mózgu – charakterystyka choroby i aktualne wyzwania
Glejaki stanowią około 30 procent wszystkich nowotworów mózgu. Wśród nich występują różne typy: od stosunkowo powolnych (Grade 2) po agresywne glejaki wielopostaciowe (Grade 4).
Objawy zależą od lokalizacji guza: najczęstsze to napady padaczkowe, bóle głowy, zaburzenia widzenia, mowy lub pamięci. Choroba często rozwija się skrycie, a diagnozę stawia się po wykonaniu rezonansu magnetycznego i biopsji.
W Polsce rozpoznaje się rocznie około 3000 przypadków glejaków, z czego większość to nowotwory o wysokiej złośliwości. Dotychczasowe leczenie pozwalało przedłużyć życie, ale nie prowadziło do całkowitego wyleczenia.
„Połączenie radioterapii i chemioterapii po operacji wydłuża życie pacjenta, ale nie zatrzymuje choroby. Po 10 latach przeżywa około 40 procent chorych, u których guz był mniej agresywny”
– wyjaśnia prof. Nawrocki.
Przyszłość leczenia glejaków – onkologia precyzyjna i indywidualne podejście
Zatwierdzenie vorasidenibu to nie tylko przełom w terapii glejaków, ale też zapowiedź nowej ery onkologii molekularnej. Dzięki dokładnej analizie genetycznej guza lekarze mogą dobrać leczenie do konkretnego profilu mutacji pacjenta.
„Dla chorych z mutacją IDH1/2 to rzeczywiście nowa jakość życia. Nie tylko dłuższe, ale też lepsze”
– podsumowuje prof. Sergiusz Nawrocki.
Vorasidenib może być punktem wyjścia dla kolejnych leków celowanych, które będą skutecznie przekraczać barierę krew–mózg i działać wybiórczo na komórki nowotworowe. W połączeniu z nowoczesnymi metodami obrazowania i chirurgii neuronawigacyjnej daje to nadzieję, że w przyszłości leczenie glejaków stanie się bardziej skuteczne i mniej obciążające dla pacjenta.
Źródła:
- naukawpolsce.pl – Prof. Nawrocki: mamy pierwszy lek na glejaka istotnie poprawiający rokowania chorych
- Europejska Agencja Leków (EMA): Voranigo – European Public Assessment Report
- Servier Media Room, komunikat prasowy 22.09.2025
- OncLive: Vorasidenib Nets European Approval in IDH1/2-Mutated Grade 2 Glioma, 2025
Czytaj więcej



